Pyramidensyndrom oder falsche Ischialgie, was ist das?


Geschrieben und geprüft von dem Facharzt Leonardo Biolatto
Das Pyramidensyndrom oder Piriformis-Syndrom wird auch als falsche Ischialgie bezeichnet, weil es Symptome verursacht, die mit Schmerzen im unteren Rückenbereich verwechselt werden. Es entsteht durch eine Überlastung des Pyramidenmuskels, die in einer Kontraktion desselben endet, wodurch der Ischiasnerv komprimiert wird.
Diese Pathologie tritt häufiger bei Frauen auf und ist am häufigsten im Alter von 40 und 50 Jahren zu beobachten. Sie kann jedoch in jedem Alter auftreten. Auch wenn das Pyramidensyndrom mit Läufern und Sportlern in Verbindung gebracht wird, ist eine schlechte Körperhaltung eine weitere mögliche Ursache.
Der Unterschied zwischen dem Pyramidensyndrom und dem echten Ischias ist sehr wichtig. Sowohl die Komplikationen als auch die Behandlung unterscheiden sich bei der einen oder der anderen Entität.
Was ist das Pyramidensyndrom oder eine falsche Ischialgie?
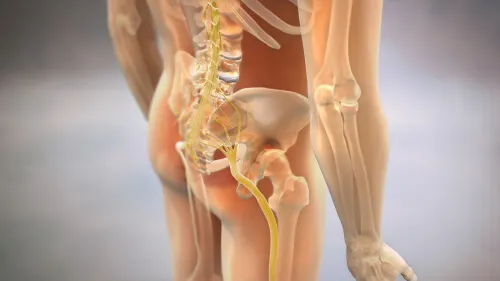
Der Pyramidenmuskel ist eine kleine anatomische Struktur, die sich im Becken befindet. Er heißt so, weil er die Form eines Dreiecks hat, das am Kreuzbein beginnt und bis zum Oberschenkelknochen reicht. Außerdem ist er Teil des Gesäßmuskels und für die Bewegung der Außenrotation des Beins verantwortlich.
Der Ischiasnerv führt zum Bein und kommt daher mit diesem Muskel in Kontakt. Es gibt sogar Menschen mit einer besonderen Konstitution, bei denen der Nerv den Pyramidenmuskel kreuzt. Und zwar so sehr, dass der Raum zwischen beiden Strukturen sehr klein ist.
Beim Pyramidensyndrom vergrößert sich der Muskel und drückt den Ischiasnerv zusammen. Diese Vergrößerung kann auf eine Überlastung des Muskels, zum Beispiel durch Sport, zurückzuführen sein. Auch Kontrakturen sind dafür verantwortlich.
Bei einer echten Ischialgie hingegen wird der Nerv im oberen Teil seiner Bahn zusammengedrückt, meist in Kontakt mit den Wirbeln der Wirbelsäule. Der Ischiasschmerz ist dauerhafter, schleichend und hartnäckig.
Im Gegensatz dazu ist das Pyramidensyndrom oder die falsche Ischialgie in der Regel vorübergehend. Da es sich um eine muskuläre Kontraktur oder Überlastung handelt, löst sich diese mit der Zeit auf. Bei Schmerzen im unteren Rückenbereich sind jedoch Bandscheibenvorfälle die Hauptursache, weshalb sie chronisch werden.

Das könnte dich auch interessieren: Wie du Ischiasschmerzen mit Sport lindern kannst
Welche Symptome treten beim Pyramidensyndrom auf?
Das Pyramidensyndrom äußert sich durch Schmerzen im Gesäß und im Bein. Manchmal reichen sie bis in die Leiste oder um die Hüfte herum. Allerdings muss der Druck des Muskels sehr hoch sein, damit er sich ausbreitet.
Bei Ischias hingegen breitet sich der Schmerz aus und strahlt vom Ursprungspunkt weg bis zum Fuß. Beim Pyramidensyndrom sind die Beschwerden eher auf das Gesäß beschränkt.
Außerdem ist der Bereich oft geschwollen. Diese wird von außen als Vergrößerung in einem bestimmten Bereich des Gesäßes wahrgenommen, manchmal auch als tastbarer Bereich, der die Schmerzen verstärkt, wenn er z. B. mit einem Stuhl in Berührung kommt. In extremen Situationen schmerzt sogar das Reiben an der Kleidung.
Die Schmerzen treten meist beim Gehen oder langen Sitzen auf. Eines der typischsten Anzeichen für ein Pyramidensyndrom ist, dass der/die Betroffene das betroffene Bein nicht über das andere kreuzen kann.
Um die Diagnose zu stellen, ist es wichtig, dass der Arzt/ die Ärztin die Merkmale der Schmerzen des Patienten durch eine Reihe von Fragen ermittelt. Es ist schwierig, bestehende Veränderungen im Pyramidenmuskel anhand von Bildern festzustellen.
Es können jedoch Tests angefordert werden, um eine echte Ischialgie auszuschließen. Magnetresonanztomographie und Röntgenaufnahmen werden eingesetzt, um nach Veränderungen in der Lendenwirbelsäule oder im Verlauf des Nervs zu suchen.
Das könnte dich auch interessieren: Entzündeter Ischiasnerv: Symptome und Hausmittel
Wie erfolgt die Behandlung?
Das Pyramidensyndrom oder die falsche Ischialgie wird normalerweise mit Physiotherapie behandelt. Empfohlen werden Dehnübungen und Übungen, die die Muskelkontraktionen verbessern. Außerdem ist es wichtig, die Körperhaltung zu korrigieren, vor allem beim Sitzen.
Schmerzmittel und nicht-steroidale entzündungshemmende Medikamente können zur Schmerzlinderung eingenommen werden. Wenn diese Maßnahmen nicht wirken, werden versuchsweise Kortikosteroid- oder Botulinumtoxin-Injektionen in den Muskelbereich eingesetzt, allerdings mit fragwürdigen Ergebnissen.
Nur in wenigen Fällen ist eine Operation erforderlich. Die endgültige Entscheidung darüber trifft ein Facharzt oder eine Fachärztin. Die ersten Schritte bestehen darin, andere Krankheiten auszuschließen, die hinter den Symptomen stecken könnten, und einen konservativen Ansatz mit Physiotherapie und Änderungen des Lebensstils zu wählen.
Alle zitierten Quellen wurden von unserem Team gründlich geprüft, um deren Qualität, Verlässlichkeit, Aktualität und Gültigkeit zu gewährleisten. Die Bibliographie dieses Artikels wurde als zuverlässig und akademisch oder wissenschaftlich präzise angesehen.
- Sánchez, VE Ortiz, et al. “Síndrome piramidal y variaciones anatómicas como causa de dolor ciático insidioso.” Revista Española de Anestesiología y Reanimación 61.9 (2014): 521-524.
- Maslo, Philippe. Las dolencias de espalda: hernia, lumbago, ciática, tortícoles. Editorial Paidotribo, 2001.
- Limonta Cruzata, María Emilia, Carlos Mario Alejandrez Leyva, and Yuneisys Coronados Valladares. “¿ Quiénes padecen el síndrome del piramidal?.” Revista Cubana de Medicina Física y Rehabilitación 11.2 (2019): 1-5.
- Ruiz-Arranz, J. L., I. Alfonso-Venzalá, and J. Villalón-Ogayar. “Síndrome del músculo piramidal. Diagnóstico y tratamiento. Presentación de 14 casos.” Revista Española de Cirugía Ortopédica y Traumatología 52.6 (2008): 359-365.
- Acuña Morales, Sara. “Tratamiento lumbociatalgia inespecífica y síndrome del piriforme. Revisión bibliográfica.” (2016).
- Mendoza, Israel Gutiérrez, et al. “Síndrome del piramidal (piriforme).” HISTORIA 10.2 (2014).
- Castro, M., et al. “Tratamiento del síndrome de dolor miofascial con toxina botulínica tipo A.” Revista de la Sociedad Española del Dolor 13.2 (2006): 96-102.
Dieser Text dient nur zu Informationszwecken und ersetzt nicht die Beratung durch einen Fachmann. Bei Zweifeln konsultieren Sie Ihren Spezialisten.








