Leberstoffwechsel: Antibiotika und Alkohol

Geschrieben und geprüft von dem Arzt Nelton Abdon Ramos Rojas
Hast du schon einmal gehört, dass man Arzneimittel und Alkohol auf keinen Fall kombinieren sollte? Wenn es sich um Antibiotika handelt, müssen diese Vorsichtsmaßnahmen besonders strikt eingehalten werden. Der Grund dafür ist, dass sich die Mischung aus Alkohol und Antibiotika sehr negativ auf den Leberstoffwechsel auswirkt.
Um die Ursachen dafür zu verstehen, beginnen wir in unserem heutigen Artikel damit, bestimmte Konzepte genauer zu erklären. Lies weiter, um mehr über dieses Thema zu erfahren!
Was ist ein Antibiotikum?
Seit der ersten Verwendung von Penicillin haben es Antibiotika ermöglicht, Millionen von menschlichen Leben zu retten.

Ein Antibiotikum ist ein Stoffwechselprodukt von lebenden Organismen, wie Bakterien oder Pilzen, oder ein synthetisch hergestelltes Derivat, welches bestimmte sensible Mikroorganismen tötet oder deren Wachstum verhindert. Diese Arzneimittel kommen bei bakteriellen Infektionen vielfach zum Einsatz und sind deshalb auch als antibakterielle Medikamente bekannt.
Im Allgemeinen helfen Antibiotika dem Verteidigungsmechanismus eines Patienten, bis die lokale Antwort ausreichend ist, um die Infektion zu kontrollieren. Diese Arzneimittel wirken bakteriostatisch, wenn sie das Wachstum der Bakterien verhindern. Bei einer bakteriziden Wirkung zerstören sie die Krankheitserreger. Doch je nach Arzneimittel können auch beide Effekte gleichzeitig erreicht werden.
Was ist Alkohol?
Alkohol ist ein Downer, der sich auf das zentrale Nervensystem auswirkt und auf progressive Weise die Gehirnfunktionen hemmt. Typisch sind Vergiftungssymptome, welche die Gerhinaktivität beeinträchtigen, motorische Koordinationsprobleme und Verhaltensveränderungen auslösen.
Der chronische Konsum von Alkohol führt zu Entzündungen und der Zerstörung der Leberzellen. In der Folge entwickelt sich die Krankheit Zirrhose.
Entdecke auch diesen interessanten Artikel zum Thema: Was tun bei Leberzirrhose? 3 Tipps
Welche Funktionen hat die Leber? Wie funktioniert der Leberstoffwechsel?
Die Leber ist ein lebenswichtiges Organ, die für zahlreiche Körperfunktionen verantwortlich ist.
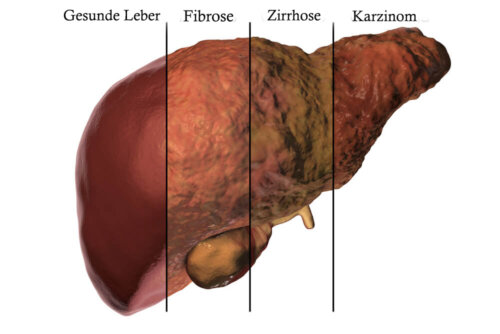
Die Leber zählt zu den wichtigsten Körperorganen. Dies ist insbesondere darauf zurückzuführen, dass sie kontinuierlich zahlreiche grundlegende Funktionen ausübt.
Zu diesen Funktionen zählen unter anderem eine wichtige Rolle im Stoffwechsel, die Kontrolle von Proteinen im Blut und die Verteilung von bestimmten Nährstoffen wie Eisen. Darüber hinaus reguliert die Leber die Cholesterin- und Triglyceridewerte im Blut und ermöglicht die Ausscheidung von Giftstoffen.
Eine der wichtigsten Aufgaben der Leber ist, toxische Substanzen aus dem Körper auszuleiten. Da sowohl Antibiotika, als auch Alkohol Giftstoffe für den Körper sind, ist die Leber für ihre Verstoffwechselung zuständig.
Wenn sich jedoch zu viele Giftstoffe in diesem Organ ansammeln, sprechen wir von einer toxischen Hepatitis. Um herauszufinden, ob der Leberstoffwechsel korrekt funktioniert, können verschiedene Leberfunktionstests durchgeführt werden. Diese Analysen sind wichtig, um die Leberaktivität zu bewerten.
Leberstoffwechsel und Leberfunktionstests
Mit verschiedenen Leberfunktionstests kann man die Funktionstüchtigkeit dieses Organs bewerten, indem bestimmte Proteine, Enzyme und Substanzen gemessen werden:
- Bilirubin: Diese gelbliche Substanz entsteht beim Abbau des roten Blutfarbstoffes. Man kann anhand von Tests die Konzentration von Bilirubin im Harn oder im Blut feststellen. Wenn die Bilirubinwerte im Blut zu hoch sind, entsteht Gelbsucht (Ikterus).
- Aminotransferasen: Diese Enzyme geben Auskunft über die Integrität der Hepatozyten (Leberzellen). Die Werte sind beispielsweise bei einer hepatozellulären Nekrose (d. h. wenn die Leberzellen absterben) erhöht.
- Alkalische Phosphatase (AP): Der empfindlichste Marker ist die Cholestase, auch wenn sie nicht nur für eine einzige Krankheit spezifisch ist.
Hast du diesen Artikel schon gelesen? Gesunde Leberentgiftung: Ratgeber und Anleitung
Leberstoffwechsel und toxische Hepatitis
Als toxische Hepatitis bezeichnet man eine Entzündung der Leber. Die Ursachen dafür können sehr unterschiedlich sein, wobei am häufigsten eine Infektion vorliegt. Doch es gibt auch andere Gründe, wie zum Beispiel eine nicht normale Reaktion auf ein Arzneimittel oder die Exposition gegenüber Giftstoffen in der Natur.
Zusätzlich zu den erwähnten Auslösern kann eine toxische Hepatitis durch die kombinierte Einnahme von Antibiotika und Alkohol entstehen. Dies ist darauf zurückzuführen, dass diese beiden Wirkstoffe sich gegenseitig beeinflussen. Wenn dies der Fall ist, können zwei Mechanismen unterschieden werden:
- Direkte oder intrinsische toxische Wirkung: Sowohl Alkohol, als auch Antibiotika sind Giftstoffe, die in der Leber verstoffwechselt werden. Wenn der Leberstoffwechsel überlastet ist, kann er seine Funktionen nicht richtig ausüben und in der Folge kommt es zu einer Hepatitis.
- Idiosynkratische toxische Wirkung: Bestimmte Antibiotika interagieren mit Alkohol und werden inaktiv. Dadurch werden sie unwirksam und können Bakterien nicht mehr abtöten. Das große Problem ist in diesem Fall, dass die Bakterien, die bekämpft werden hätten sollen, gegen das eingesetzte Antibiotikum resistent werden. Deshalb ist es dann viel komplizierter, gegen die ursächlichen Bakterien vorzugehen.
Um die idiosynkratische toxische Hepatitis zu veranschaulichen, können wir das Antibiotikum Amoxicillin/Clavulansäure erwähnen. Derzeit ist dieses Arzneimittel die häufigste Ursache für eine idiosynkratische toxische Hepatitis im westlichen Ländern. Durch die Kombination mit Alkohol wird dieses Medikament unwirksam und führt zu einer Bakterienresistenz. Die Bakterien können deshalb mit diesem Antibiotikum nicht mehr bekämpft werden.
Das Risiko von Bakterienresistenzen
Die Resistenz, welche Bakterien gegenüber Antibiotika entwickeln, ist immer größer. Damit vergrößert sich auch zunehmend ein ernstes Problem der allgemeinen Gesundheit der Weltbevölkerung. Um Resistenzen zu verhindern, ist es grundlegend, Antibiotika nur nach ärztlicher Verschreibung und den Anweisungen entsprechend einzunehmen.
Auf keinen Fall sollte eine Selbstbehandlung mit diesen Arzneimitteln stattfinden, um virale Krankheiten wie Grippe oder Erkältungen zu bekämpfen. Wichtig ist auch, die kombinierte Einnahme von Antibiotika und Alkohol oder anderen gefährlichen Substanzen zu verhindern.
Alle zitierten Quellen wurden von unserem Team gründlich geprüft, um deren Qualität, Verlässlichkeit, Aktualität und Gültigkeit zu gewährleisten. Die Bibliographie dieses Artikels wurde als zuverlässig und akademisch oder wissenschaftlich präzise angesehen.
-
Andrade, R. J., Lucena, M. I., Fernández, M. C., Pelaez, G., Pachkoria, K., García-Ruiz, E., … & Jiménez, M. (2005). Drug-induced liver injury: an analysis of 461 incidences submitted to the Spanish registry over a 10-year period. Gastroenterology, 129(2), 512-521.
-
Bleibel, W., Kim, S., D’Silva, K., & Lemmer, E. R. (2007). Drug-induced liver injury. Digestive diseases and sciences, 52(10), 2463-2471.
-
Hussaini, S. H., & Farrington, E. A. (2007). Idiosyncratic drug-induced liver injury: an overview. Expert opinion on drug safety, 6(6), 673-684.
Dieser Text dient nur zu Informationszwecken und ersetzt nicht die Beratung durch einen Fachmann. Bei Zweifeln konsultieren Sie Ihren Spezialisten.








