Ist Leishmaniose ansteckend?


Geschrieben und geprüft von dem Facharzt Leonardo Biolatto
Leishmaniose ist eine Erkrankung, über die es sich lohnt, mehr zu erfahren. Denn aufgrund ihrer ansteckenden Eigenschaften hat sie sich zu einem großen Problem der öffentlichen Gesundheit entwickelt. In 88 Ländern der Welt tritt sie häufig auf. Darüber hinaus sind weltweit 14 Millionen Menschen davon betroffen und pro Jahr gibt es 2 Millionen neue Erkrankungen.
Zuerst einmal gilt Leishmaniose als eine der sieben wichtigsten weltweiten Tropenerkrankungen. Trotzdem wird diese Krankheit häufig vernachlässigt oder vergessen. Nach einer Studie des Nationalen Epidemiologiezentrums gab es beispielsweise in Spanien zwischen 2014 und 2017 insgesamt 1.359 autochthone Fälle, die in 15 autonomen Kommunen auftraten.
Leishmaniose: Was genau ist das?
Leishmaniose ist eine ansteckende Infektion, die durch verschiedene Arten von Protozoen der Gattung Leishmania verursacht wird. Diese Protozoen werden auch Parasiten genannt. Es handelt sich um mikroskopisch kleine Organismen, die einen Vektor für die Übertragung benötigen.
Ein Vektor ist ein Tier, welches Pathogene von einem infizierten Menschen oder einem infizierten Tier auf einen gesunden Menschen übertragt. Mit anderen Worten, die Krankheit wird nicht durch direkten Kontakt übertragen, sondern über einen zweiten Organismus, der diesen Mikroorganismus in sich trägt.
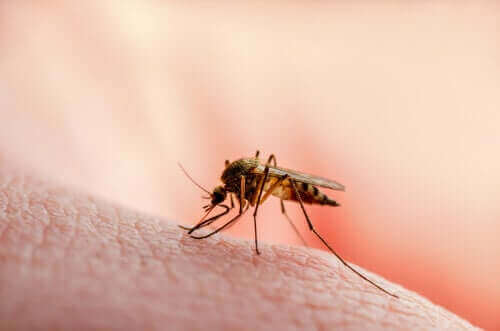
Normalerweise handelt es sich bei diesen Vektoren um wirbellose Tiere wie Moskitos, Flöhe, Läuse und Zecken. Im Falle der Leishmaniose, über die wir in unserem heutigen Artikel sprechen werden, wird das Leishmania-Protozoon durch den Biss einer infizierten Sandfliege (oder Sandmücke) übertragen.
Lies auch diesen Artikel:
Die Mücke wird infiziert, wenn sie das Blut eines infizierten Menschen oder Tieres aufnimmt. Wenn sich der Parasit im Inneren des Vektors befindet, verursacht er bei diesem keinerlei Symptome. Allerdings entwickelt er sich weiter und teilt sich.
Wenn sich eine ausreichende Anzahl an Parasiten gebildet hat, wandern diese zum Mund und in den Rachen der Sandmücke und werden mit dem folgenden Biss übertragen. Die Ansteckung erfolgt also, wenn die infizierte Sandfliege einen Menschen oder ein Tier beißt und dabei die Leishmania-Protozoen überträgt.
Trotz der menschlichen Abwehrkräfte stirbt dieses Pathogen nicht ab. Stattdessen reproduziert es sich innerhalb der Makrophagen im Blut und im Gewebe. Daraufhin zerfallen diese und verbreiten die Protozoen im Blut. Das führt dazu, dass weitere Makrophagen infiziert werden und der Kreislauf setzt sich weiter fort.
Wo finden sich diese Vektoren?
Sandfliegen lieben Feuchtigkeit und Hitze. Aus diesem Grund findet man sie häufig in tropischen und subtropischen Gebieten. Allerdings leben sie inzwischen auch im Mittelmeerraum.
Nach Angaben der Weltgesundheitsorganisation (WHO) hängt die Verbreitung von Leishmaniose sehr stark mit den veränderten Umweltbedingungen zusammen. Nachfolgend findest du einige der Risikofaktoren:
- Sozio-ökonomische Bedingungen: Armut umfasst auch schlechte Wohnbedingungen und mangelnde hygienische Zustände. Daher erhöht diese Situation das Risiko für das Auftreten von Leishmaniose. Denn sie erleichtert den krankheitsübertragenden Mücken das Brüten und die Vermehrung.
- Mangel- und Unterernährung: Der Mangel an Proteinen, Eisen, Vitaminen und Mineralien führt zu einem geschwächten Immunsystem. Und dies wiederum erleichtert das Fortschreiten und die Verbreitung dieser Erkrankung.
- Bevölkerungsmobilität: Aufgrund der Besiedlung ehemals bewaldeter Gebiete (der Lebensraum der Mücken) ist die Zahl der Fälle rapide angestiegen.
- Umweltveränderungen: Abholzung, der Bau von Dämmen und Bewässerungssystemen und auch die Urbanisierung führen dazu, dass diese Mücken mehr Kontakte mit Menschen haben.
- Klimawandel: Leishmania reagieren sehr empfindlich auf Veränderungen der Wetterbedingungen. Daher führen Temperaturschwankungen und Veränderungen der Luftfeuchtigkeit in verschiedenen Gebieten dazu, dass die Sandfliegen in Gebiete vordringen, in denen sie bisher nicht ansässig waren.
Diesen Artikel solltest du ebenfalls lesen:
Welche Symptome treten bei Leishmaniose auf?
Es gibt mindestens 20 Arten von Protozoen der Gattung Leishmania, die durch Vektoren übertragen werden können. Abhängig von der Spezies und dem Ausmaß der Verbreitung im Körper können Menschen unterschiedliche Symptome aufweisen. Daher treten bei dieser Erkrankung mehrere Varianten auf:
Die drei häufigsten sind die folgenden::
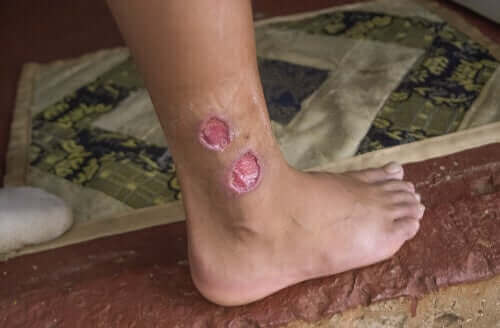
- Kutane Leishmaniose: Haut-Leishmaniose tritt auf, wenn die Infektion nur im Bereich des Bisses entsteht. Sie tritt normalerweise an der Mittelmeerküste auf und ist auch unter dem Namen Orientbeule bekannt. An der Bissstelle entsteht ein nässendes Geschwür, das manchmal von alleine abheilt und eine Narbe hinterlässt.
- Mukokutane Leishmaniose: Wenn sich der Parasit von der Haut auf die Schleimhäute ausbreitet, insbesondere in die oberen Atemwege, entsteht eine mukokutane Leishmaniose. Dabei treten Schwellungen, Rötungen und Geschwüre der Schleimhäute auf.
- Viszerale Leishmaniose: Neben der Art der Protozoen-Infektion ist auch der Zustand des Immunsystems der infizierten Person ein wichtiger Faktor. Wenn das Immunsystem versagt, kann der Parasit in die Eingeweide wandern. Die am stärksten betroffenen inneren Organe sind das Knochenmark, die Lymphknoten, Leber und Milz.
Wie kannst du dich vor einer Infektion mit Leishmaniose schützen?
Solange der Vektor existiert, ist Leishmaniose ansteckend. Niemand weiß wirklich ganz genau, ob es eine Übertragung von Mensch zu Mensch gibt, außer in den Fällen, in denen Menschen beispielsweise dasselbe Besteck nutzen, um sich Drogen zu injizieren. Dennoch musst du dir in Bezug auf normale Bluttransfusionen keine Gedanken machen. Denn diese sind absolut sicher, da sie viele Kontrollen durchlaufen.
Allerdings stimmt es, dass es an einem Ort, an dem viele infizierte Menschen leben, auch mehr Mücken geben wird. Dies wiederum erhöht die Wahrscheinlichkeit, dass sich weitere Menschen im Umfeld infizieren. Wenn man die Beteiligung des Vektors mit einbezieht, kann man daher sagen, dass Leishmaniose eine ansteckende Erkrankung ist.
Daher beginnt die Hauptprävention mit der Vermeidung von Mückenstichen, insbesondere bei Menschen, die in Länder reisen, in denen die Krankheit häufig ist. Nachfolgend findest du einige gute Tipps, um Bisse zu vermeiden.
- Verwende an exponierten Hautstellen ein gutes Insektenschutzmittel.
- Verwende Moskitonetze und behandle deine Kleidung mit Mitteln wie Permethrin.
- Darüber hinaus solltest du Socken, langärmelige Shirts und Hosen tragen und deine T-Shirts in die Hose oder den Rock stecken. Dadurch verhinderst du, dass die Mücken an deine Haut gelangen können.
- Außerdem solltest du in tropischen Gebieten zwischen Dämmerung und dem Morgengrauen auf Aktivitäten im Freien verzichten. Denn dies ist die Zeitspanne, in der die Mücken am aktivsten sind.
Alle zitierten Quellen wurden von unserem Team gründlich geprüft, um deren Qualität, Verlässlichkeit, Aktualität und Gültigkeit zu gewährleisten. Die Bibliographie dieses Artikels wurde als zuverlässig und akademisch oder wissenschaftlich präzise angesehen.
- Weiss, Pedro. “Epidemiología y clínica de las leishmaniosis tegumentarias en el Perú.” Revista Perúana de Medicina Experimental y Salud Publica 2.3 (1943): 209-248.
- Chang, Patricia, et al. “Lip Leishmaniasis.” Dermatología Cosmética, Médica y Quirúrgica 17.1 (2019): 30-35.
- Martínez, B. Fernández, D. Gómez Barroso, and R. Cano Portero. “La leishmaniasis en España: evolución de los casos notificados a La Red Nacional de Vigilancia Epidemiológica desde 2005 a 2017 y resultados de la vigilancia de 2014 a 2017.” Boletín epidemiológico semanal 27.2 (2019): 15-27.
- Javier, Sosa Ávila Ediel, Caro Lozano Janett, and Zúñiga Carrasco Iván Renato. “Perfil epidemiológico de la leishmaniasis: una enfermedad olvidada en México.” Enfermedades infecciosas y microbiología 34.1 (2014): 31.
- Boelaert, M., et al. “The poorest of the poor: a poverty appraisal of households affected by visceral leishmaniasis in Bihar, India.” Tropical medicine & international health 14.6 (2009): 639-644.
- Matía Hernando, Belén. “Impacto de un brote de leishmaniasis en población inmunosuprimida no VIH.” (2019).
- Vera-Izaguirre, Diana S., et al. “Leishmaniasis. A review.” Dermatología Cosmética, Médica Y Quirúrgica 4.4 (2006): 252-260.
- Domínguez-Ugalde, María Guadalupe, et al. “Chronic localized cutaneous leishmaniasis.” Dermatología Revista Mexicana 63.6 (2020): 600-605.
- Tovar, Catalina, and María Yasnot. “Visceral Leishmaniasis in Latin America and therapy perspectives.” Revista MVZ Córdoba 22 (2017).
Dieser Text dient nur zu Informationszwecken und ersetzt nicht die Beratung durch einen Fachmann. Bei Zweifeln konsultieren Sie Ihren Spezialisten.








